الشلل الرعاش ، الأعراض والأسباب وأحدث طرق العلاج
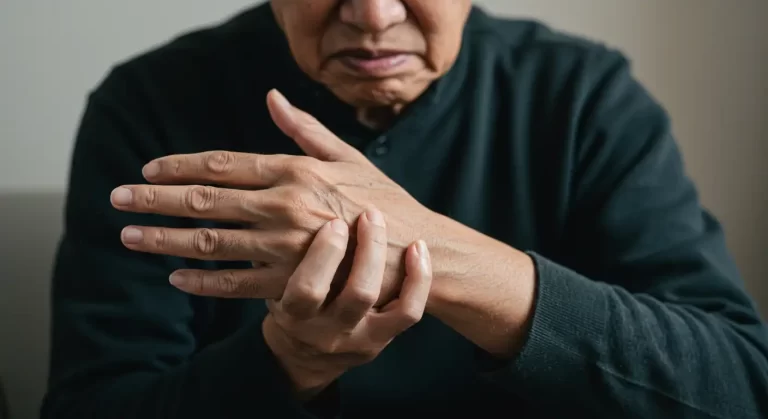
مرض الشلل الرعاش، المعروف أيضًا بباركنسون، هو أحد الاضطرابات العصبية التنكسية التي تؤثر بصورة رئيسية على الحركة نتيجة انخفاض مستويات الدوبامين في الدماغ. يُعتبر باركنسون ثاني أكثر الأمراض العصبية التنكسية انتشارًا، ما يترتب عليه تأثيرات اجتماعية واقتصادية كبيرة. حتى اللحظة الحالية، لم يتم اكتشاف علاج جذري للمرض نفسه، إذ تقتصر العلاجات المتاحة على إدارة وتخفيف الأعراض فقط.
في هذا المقال من عيادات الدكتور على صلاح، سنناقش مرض الشلل الرعاش، أعراضة وتأثيره على الحياة الشخصية وكذلك أحدث أنواع العلاجات المتاحة.
ما هو الشلل الرعاش؟
يعرف بأنه اضطراب عصبي تدريجي يؤثر على الحركة والجهاز العصبي المركزي، حيث يعاني المصابون به من تلف في الخلايا العصبية داخل أجزاء محددة من الدماغ. هذا التلف يؤدي إلى أعراض تشمل الارتعاش، تيبس العضلات، ضعف التوازن، تقلصات مؤلمة، وصعوبة التحدث. مع تقدم المرض، تصبح المهام اليومية البسيطة مثل المشي والتحدث أكثر تحدياً، ويزداد تأثير المرض بمرور الوقت. رغم أن العلاج لا يعالج المرض تماماً حتى الآن، إلا أن الأدوية والعلاجات تساعد في تخفيف الأعراض. كما يرتبط المرض بمعدلات عالية من الإعاقة وارتفاع الحاجة إلى الرعاية، بالإضافة إلى شيوع الإصابة بالخرف بين المصابين.
عوامل الخطر واحتمالية الاصابة بالشلل الرعاش؟
هناك عدة عوامل خطر تزيد احتمالية الإصابة بالشلل الرعاش:
-
العمر
غالباً ما يظهر المرض في منتصف الستينيات، وتزداد فرص الإصابة به مع تقدم العمر. ورغم أن هذه الحالة شائعة بين كبار السن، إلا أنه قد يظهر لدى نسبة محدودة أقل من عمر 50 عاماً (الشلل الرعاش المبكر).
-
الجنس البيولوجي
يصيب الشلل الرعاش الرجال أكثر من النساء.
-
الوراثة
يكون الأشخاص الذين لديهم أفراد قريبون في العائلة مصابون بالمرض أكثر عرضة للإصابة. ورغم أن المرض غالبًا مرتبط بالتقدم في العمر، فإنه يمكن أن يصيب البالغين الأصغر سناً، وإن كان ذلك نادراً، وغالباً ما يكون مرتبطاً بعامل وراثي داخل العائلة.
-
التعرض للعوامل البيئية
تشير الدراسات إلى وجود علاقة بين الإصابة بباركنسون والعيش في المناطق الريفية التي تكون مرتبطة بالتعرض للمبيدات الحشرية. كذلك، التعرض لبعض المواد السامة مثل مادة MPTP أو معدن المنغنيز لدى عمال اللحام يمكن أن يسبب أعراض مشابهة للمرض.
ما مدى انتشار الشلل الرعاش؟
مرض الشلل الرعاش واحد من أكثر الأمراض الشائعة المرتبطة بالعمر، ويحتل المرتبة الثانية بعد الزهايمر في هذا السياق. يُقدر أن ما لا يقل عن 1% من الأشخاص فوق سن الـ60 يعانون منه عالمياً.
ما هو تأثير مرض الشلل الرعاش على الدماغ؟
تتركز الأعراض الرئيسية للمرض على فقدان الخلايا العصبية داخل المادة السوداء التي تقع في قاعدة الدماغ. تنتج هذه الخلايا الدوبامين، وهو مادة كيميائية أساسية للتحكم في الحركة بشكل سلس ومتقن. تشير الدراسات إلى أن معظم المصابين فقدوا 60-80% أو أكثر من الخلايا المنتجة للدوبامين عند ظهور الأعراض.
بالإضافة إلى ذلك، يعاني الأشخاص من نقص في النهايات العصبية المنتجة للنورإبينفرينالين، وهو ناقل عصبي أساسي يتحكم في الوظائف التلقائية للجسم مثل ضربات القلب وضغط الدم. ويساهم هذا النقص في ظهور أعراض إضافية غير متعلقة بالحركة، مثل الإرهاق وتغير ضغط الدم.
تتميز خلايا الدماغ المصابة بتراكم بروتينات غير طبيعية تُعرف بأجسام ليوي. رغم عدم وضوح دور هذه البروتينات حتى الآن، إلا أن هناك أبحاث تشير إلى خلل في نظام التخلص من البروتين داخل الخلايا يتسبب في تراكمه إلى مستويات ضارة تؤدي لموت هذه الخلايا.
أعراض مرض الشلل الرعاش
يتفاعل كل شخص مع المرض بشكل مختلف، حيث يمكن للأعراض ومعدل تطورها أن تتفاوت بين الأفراد. تبدأ الأعراض غالباً في جانب واحد من الجسم قبل أن تنتشر تدريجياً لكلا الجانبين، لكنها تكون أقل حدة في الجانب الثاني.
أولا: الأعراض الحركية الأساسية:
-
الارتعاش
يبدأ عادةً بالرعشة في اليد لكن قد يؤثر أيضاً على القدم أو الفك. تتجلى الرعشة بحركة إيقاعية تُعرف بـ”دحرجة الحبات”. تظهر بشكل أكبر عند الراحة وتقل أثناء النوم أو عند القيام بحركات إرادية.
-
تيبس العضلات
يعاني المصابون من صلابة العضلات التي تسبب الشعور بالألم أو الانزعاج، ويمكن ملاحظتها عندما تتحرك الأعضاء بطريقة متشنجة ومحدودة تعرف بـ”تيبس العجلة المسننة”.
-
بطء الحركة
يشير إلى التباطؤ في أداء الحركات التلقائية واللا إرادية، مما قد يجعل المهام اليومية التي كانت سهلة وسريعة التنفيذ تبدو أكثر تعقيدًا وتستغرق وقتًا أطول. على سبيل المثال، أنشطة مثل الغسيل أو ارتداء الملابس قد تصبح عملية تستغرق جهداً إضافياً ووقتاً أطول. يلاحظ أحيانًا أن ملامح الوجه تصبح أقل تعبيرًا، وهو ما يُعرف بـ”الوجه المقنع”، في هذه الحالة تصبح تعابير الوجه شبه منعدمة أو قليلة جدًا، مما يُميز حالة قصور الحركة.
-
فقدان الاتزان
قد يؤدي عدم الاستقرار في الوضعية، كالمشاكل المتعلقة بالتوازن أو التغيرات في طريقة الوقوف والتحرك، إلى زيادة احتمالية السقوط.
-
انخفاض معدل الرمش
يعني انخفاض التحكم في عضلات الوجه .
-
تقلص أو صغر حجم خط اليد
وهو ما يُعرف بـ “الخط الصغير”، وينتج عن مشاكل في التحكم بالعضلات.
-
سيلان اللعاب
نتيجة لفقدان السيطرة على عضلات الوجه.
-
عسر البلع
الذي يظهر مع تراجع التحكم في عضلات الحلق، مما يزيد من احتمالية الإصابة بمشكلات مثل الالتهاب الرئوي أو الاختناق.
-
ضعف الصوت
يحدث أثناء التحدث بسبب انخفاض التحكم في عضلات الصدر والحلق.
ثانيا: الأعراض غير الحركية:
فتعد متنوعة ولا ترتبط مباشرة بحركة العضلات. في السابق، كان يُعتقد أن هذه الأعراض تشكل عوامل خطر عند ظهورها قبل الأعراض الحركية، لكن الدراسات الحديثة تشير إلى إمكانية ظهورها في المراحل المبكرة من المرض، مما يجعلها علامات تحذيرية قد تظهر قبل سنوات أو عقود من الأعراض الحركية. ومن بين هذه الأعراض:
- مشكلات الجهاز العصبي اللاإرادي كهبوط ضغط الدم الانتصابي عند الوقوف.
- الإمساك وضعف الأداء الهضمي.
- سلس البول والضعف الجنسي.
- الاكتئاب وفقدان حاسة الشم.
- اضطرابات النوم مثل حركة الأطراف الدورية، اضطراب حركة العين السريعة، ومتلازمة تململ الساقين.
- صعوبات في التفكير والتركيز تصل إلى الخرف المرتبط بمرض باركنسون.
علاج مرض الشلل الرعاش
فيما يتعلق بعلاج مرض باركنسون، الأدوية تُقسم إلى ثلاث مجموعات رئيسية:
العلاج الدوائي
- أدوية تعزز مستويات الدوبامين في الدماغ: تشمل أشهر هذه الأدوية ليفودوبا، والتي تتحول داخل الدماغ إلى دوبامين بعد عبورها الحاجز الدموي الدماغي. بالإضافة إلى الأدوية التي تحاكي تأثير الدوبامين أو تمنع تكسيره.
- أدوية تؤثر على النواقل العصبية الأخرى: لتخفيف بعض أعراض المرض مثل الأدوية المضادة للكولين التي تعيق إنتاج أو امتصاص أستيل كولين، مما يساعد في تقليل الرعاش.
- أدوية لعلاج الأعراض غير الحركية المرتبطة بالمرض، مثل مضادات الاكتئاب لعلاج الحالات النفسية المصاحبة كالاكتئاب.
اقرأ المزيد عن: أدوية علاج نقص الدوبامين
العلاج الجراحي
-
عملية الكي لعلاج مرض الشلل الرعاش (مرض باركنسون)
تُعتبر عملية الكي أو ما يُعرف طبيًا باسم الكي الجراحي أو الكي الوظيفي (Functional Cauterization) واحدة من التقنيات الجراحية الدقيقة التي استُخدمت لعقود طويلة في علاج بعض أعراض مرض الشلل الرعاش (Parkinson’s Disease)، لها مكانة في التاريخ العلاجي للمرض .
وعملية الكي هي تدخل جراحي يُستهدف فيه منطقة محددة من الدماغ تُعرف باسم النواة المهادية أو الكرة الشاحبة الداخلية (Globus Pallidus Interna) أو أحيانًا النواة تحت المهادية (Subthalamic Nucleus)، وهي مناطق مسؤولة عن تنظيم الحركة. في هذا مرض، يحدث اختلال في النشاط الكهربائي لهذه المراكز، مما يؤدي إلى الأعراض الحركية المميزة مثل الرعشة (الارتعاش)، الصلابة العضلية (Rigidity)، وبطء الحركة (Bradykinesia).
يقوم الجراح باستخدام مسبار دقيق يدخل إلى الدماغ عبر ثقب صغير في الجمجمة، ثم يتم إرسال تيار كهربائي عالي التردد عبر هذا المسبار لإحداث تدمير حراري موجه (كي) للخلايا المفرطة النشاط في تلك المنطقة. الهدف من ذلك هو تعديل النشاط العصبي المفرط الذي يسبب الأعراض.
آلية عمل الكي وتأثيره على الدماغ
- التأثير الحراري: الحرارة الناتجة عن الكي تؤدي إلى إتلاف انتقائي لخلايا معينة أو ألياف عصبية مسؤولة عن الإشارات المفرطة التي تسبب أعراض المرض.
- إعادة التوازن الكهربائي: بعد الكي، ينخفض النشاط غير الطبيعي في الدوائر العصبية، مما يؤدي إلى تحسن في الأعراض الحركية مثل الرعشة وتيبس العضلات.
- تأثير دائم: على عكس التحفيز الكهربائي العميق الذي يمكن إيقافه أو تعديله، فإن الكي يؤدي إلى تغيير دائم في تلك المنطقة.
خطوات العملية
تُجرى هذه العملية حصريًا داخل مستشفيات متقدمة تتمتع بإمكانيات عالية وتقنيات تصوير دقيقة وغرف عمليات مزودة بأحدث الأجهزة. يشرف على الإجراء طاقم طبي متكامل من جراحين أعصاب، أطباء تخدير، وفنيين مختصين لضمان أعلى مستويات الأمان والجودة.وتتمثل الخطوات في:
- التقييم والتحضير:
-
-
- يخضع المريض لتقييم شامل يشمل تصوير الدماغ بالرنين المغناطيسي (MRI) لتحديد المنطقة المستهدفة بدقة.
- يتم إجراء فحوصات عصبية متقدمة لتحديد شدة الأعراض ومدى استجابة المريض للعلاجات الأخرى.
-
- التخطيط الجراحي:
-
-
- تُستخدم تقنيات التوضيع التجسيمي (Stereotactic Techniques) لتحديد النقطة الدقيقة داخل الدماغ التي ستُجرى فيها عملية الكي.
- يتم تحديد زاوية دخول المسبار وخط السير المثالي لتجنب الأنسجة الحيوية الأخرى.
-
- الإجراء الجراحي:
-
-
- تحت تخدير موضعي أو عام، يتم عمل فتحة صغيرة في الجمجمة.
- يُدخل المسبار الدقيق إلى المنطقة المستهدفة.
- يتم إرسال تيار كهربائي عبر المسبار لإحداث الكي، مع مراقبة فورية للأعراض أثناء العملية.
-
- المتابعة بعد الجراحة:
-
- يظل المريض تحت المراقبة الدقيقة لعدة أيام.
- يتم تقييم التحسن في الأعراض وإجراء فحوصات للتأكد من عدم حدوث مضاعفات.
الفوائد والمميزات لعملية الكي في علاج مرض الشلل الرعاش
- تحسن ملحوظ في الأعراض: الكي يمكن أن يقلل بشكل كبير من الرعشة وتيبس العضلات لدى بعض المرضى.
- بديل في بعض الحالات: يُستخدم للمرضى الذين لا يستجيبون للأدوية أو الذين لا تتوفر لهم خيارات متقدمة مثل التحفيز العميق للدماغ.
- إجراء لمرة واحدة: العملية تُجرى مرة واحدة وتُحدث تأثيرًا دائمًا دون الحاجة إلى أجهزة مزروعة أو صيانة مستمرة.
-
الجراحة التحفيزية العميقة للدماغ (Deep Brain Stimulation – DBS)
هي إجراء الجراحي للمرضى الذين يعانون من تذبذبات حادة في الاستجابة الدوائية أو حركات لا إرادية (Dyskinesia). يتم زرع أقطاب كهربائية دقيقة داخل مناطق محددة من الدماغ مثل النواة تحت المهاد (Subthalamic Nucleus) أو الكرة الشاحبة الداخلية (Globus Pallidus Interna). هذه الأقطاب متصلة بجهاز مُحفِّز مزروع تحت الجلد في منطقة الصدر يُشبه جهاز تنظيم ضربات القلب.
آلية العمل: يعمل الجهاز على إرسال نبضات كهربائية دقيقة لتعديل النشاط العصبي المفرط أو غير المنتظم في تلك المناطق الدماغية، ما يؤدي إلى تحسين الأعراض الحركية بشكل ملحوظ.
مميزاتها:
- تحسين التصلب وبطء الحركة والرعشة.
- تقليل الحاجة إلى جرعات عالية من الأدوية.
- إمكانية تعديل الإعدادات حسب تطور الحالة.
مضاعفاتها:
- احتمال حدوث نزيف دماغي أو عدوى في مكان الزرع (نسبة منخفضة).
- الحاجة إلى متابعة دائمة لضبط البرمجة الكهربائية.
الاستئصال الجراحي الموضعي (Lesioning Surgery)
أنواعها:
- المهادية (Thalamotomy): تستهدف المهاد لتقليل الرعشات الشديدة.
- الكرة الشاحبة (Pallidotomy): تستهدف الكرة الشاحبة الداخلية لتخفيف الحركات اللاإرادية والتصلب.
آلية العمل:
- يتم تدمير جزء صغير من النسيج العصبي المفرط النشاط باستخدام الترددات الراديوية أو الليزر.
المضاعفات:
- عدم قابلية الإجراء للعكس (Irreversible).
- احتمال التأثير على الكلام أو التوازن إذا لم يُنفذ بدقة.
الجراحة بالموجات فوق الصوتية المركزة (MRI-guided Focused Ultrasound)
مفهومها:
تقنية حديثة نسبيًا تعتمد على توجيه موجات فوق صوتية عالية الطاقة نحو منطقة صغيرة داخل الدماغ لتدميرها بشكل انتقائي دون الحاجة إلى فتح الجمجمة.
الاستخدام:
- تُستخدم عادة لعلاج الرعشة الشديدة أحادية الجانب.
- خيار مناسب للمرضى الذين لا يتحملون الجراحة التقليدية أو لديهم موانع لزراعة الأجهزة.
المميزات:
- إجراء غير جراحي.
- لا يتطلب زراعة أي أجهزة.
القيود:
- عادةً يُطبق على جهة واحدة من الدماغ لتجنب الآثار الجانبية.
- لا يزال قيد الدراسة والتطوير لتوسيع استخدامه.
الأسئلة الشائعة
ما هو مرض الشلل الرعاش (باركنسون)؟
هو مرض عصبي مزمن يحدث عندما تتدهور الخلايا العصبية المسؤولة عن إنتاج مادة الدوبامين في الدماغ، مما يؤدي إلى مشكلات في الحركة والتوازن والتحكم في العضلات.
ما الأعراض المبكرة للشلل الرعاش؟
رعشة خفيفة في اليد أو الذراع أثناء الراحة.
بطء في الحركة وصعوبة في بدء الأنشطة.
تصلب العضلات أو الشعور بتيبسها.
تغيرات طفيفة في المشي أو تعبيرات الوجه.
ما الأسباب المؤدية للإصابة به؟
السبب الدقيق غير معروف، لكنه يرتبط بعوامل وراثية وبيئية تؤثر على الخلايا العصبية في الدماغ.
كيف يتم تشخيص مرض الشلل الرعاش؟
يتم التشخيص من خلال التاريخ الطبي والفحص السريري للأعراض الحركية، وأحيانًا يطلب الطبيب فحوصات لاستبعاد أمراض أخرى مشابهة.
هل مرض الشلل الرعاش وراثي؟
في معظم الحالات ليس وراثيًا، لكن بعض العائلات قد تظهر فيها حالات بسبب طفرات جينية نادرة.
ما هي خيارات العلاج المتاحة للشلل الرعاش؟
أدوية لزيادة أو تنظيم الدوبامين.
جلسات علاج طبيعي وعلاج وظيفي.
في بعض الحالات، الجراحة مثل عملية الكى أو التحفيز العميق للدماغ.
العلاج يهدف لتخفيف الأعراض وليس للشفاء التام.
هل يمكن الوقاية من مرض الشلل الرعاش أو إبطاء تقدمه؟
لا توجد طريقة مؤكدة للوقاية، لكن نمط الحياة الصحي والالتزام بالعلاج قد يبطئ من تطور الأعراض.
كيف يؤثر مرض الشلل الرعاش على الحياة اليومية؟
قد يسبب صعوبة في أداء الأنشطة اليومية مثل الكتابة أو تناول الطعام أو المشي، مما يتطلب تعديلات بسيطة في الروتين والدعم من الأسرة.
ما دور التغذية والرياضة في التحكم بالمرض؟
التغذية المتوازنة تساعد في تحسين الصحة العامة.
الرياضة الخفيفة مثل المشي واليوغا تساعد على تحسين التوازن والمرونة وتقليل التيبس.
ما الدعم النفسي والاجتماعي المتوفر؟
يمكن الاستعانة بأخصائي نفسي أو مجموعات دعم للمصابين وعائلاتهم، مما يساعد على التكيف مع المرض وتقليل الشعور بالعزلة.
كيف يمكن للأسرة مساعدة المريض؟
تقديم الدعم العاطفي والصبر.
المساعدة في تناول الأدوية ومواعيد المتابعة.
تشجيع المريض على ممارسة التمارين والنشاطات اليومية.
الخاتمة
ختامًا، تتعدد الخيارات الجراحية المتاحة لمرضى الشلل الرعاش، وكل إجراء له ميزاته الخاصة ومخاطره التي يجب مناقشتها مع فريق طبي متخصص. ورغم أن هذه العمليات لا تُعتبر علاجًا نهائيًا للمرض، فإن عملية الكي تمنح المرضى فرصة حقيقية لتحسين جودة حياتهم وتقليل الرعشة المرهقة والأعراض المزمنة التي تعيقهم عن ممارسة أنشطتهم اليومية.
يبقى التقييم الفردي والدعم مع الدكتور على صلاح حيث ستجد الرعاية الطبية التي تستحقها، بفضل خبرته الواسعة واهتمامه الكبير بكل حالة بشكل فردي. يحرص الدكتور وفريق عمله على تقديم أحدث طرق العلاج وخطط متابعة دقيقة تساعدك على استعادة نشاطك وثقتك بنفسك؛ لا تنتظر حتى تتفاقم الأعراض، لمزيد من التفاصيل أو حجز موعد، تواصل معنا اليوم.

